اندومتریوز Endometriosis
اندومتریوز
آندومتریوز ، کاشته شدن و رشد مخاط رحم در خارج از محوطه رحم می باشد که یک
بیماری نسبتاً شایع در زنان است .
مخاط رحم همه ماهه پس از ریزش هنگام پریود، مجدداً شروع به رشد می کند. سلولهای مخاط رحم دارای این ظرفیت هستند که در خارج از رحم نیز رشد کنند. رشد سلولهای مخاط رحم در خارج از رحم را آندومتریوز می گویند. محوطه داخل رحم توسط لوله های رحمی به خارج از رحم راه دارد. اگر سلولهای مخاط رحم در خارج از رحم به بافتها بچسبند و شروع به رشد کنند، در اصطلاح گفته می شود که سلولهای مخاط رحمی در محل جدید کاشته شده اند. شایعترین محلهائیکه سلولهای مخاط رحم می توانند کاشته شده و سبب آندومتریوز شوند، عبارتند از: تخمدانها، لوله های رحمی، سطح خارجی خود رحم و روده ها و محوطه داخل لگن. آندومتریوز را می توان در داخل واژن، گردن رحم و حتی مثانه نیز دید. خانم هائی که دارای آندومتریوز مثانه هستند، هنگام عادت ماهیانه، دچار ادرار خونی می شوند، چون همانطور که مخاط رحم هنگام پریود ریزش پیدا می کند، سلولهای مخاط رحم که در داخل مثانه کاشته شده اند نیز ریزش پیدا کرده و سبب خونریزی می شوند. گاها آندومتریوز در خارج از محوطه لگن، مثل کبد، ریه ها و مغز نیز دیده می شود. حتی سلولهای مخاط رحم می توانند در محل بریدگیهای جراحی نیز کاشته شده و رشد بکنند.
اندومتریوز در میان بیمارانی که دیر بچه دار شده و یا فرزندان کمی دارند بروز بالایی دارد. همچنین بیشتر در میان نوجوانان و زنان جوان 35-25 ساله ای که تا به حال زایمان نداشته اند شایع است. این گروه به ویژه سابقه دیسمنوره دارند که با استفاده از ضد التهاب های غیراستروئیدی و قرص های ضد بارداری تخفیف پیدا نمی کند. به نظر می رسد که عامل مستعد کننده خانوادگی برای ابتلا به اندومتریوز وجود دارد. اندومتریوز یک دلیل مهم و عمده برای ناباروری و دردهای مزمن لگن محسوب می شود.

علایم بالینی
· علایم متنوع هستند اما بطور کلی شامل دیسمنوره ، دیس پارونیا و احساس ناراحتی و درد در لگن می باشد (بعضی بیماران درد ندارند).
· دیس شزیا (درد حین دفع مدفوع) و انتشار درد به پشت وپاها ممکن است دیده شود.
· افسردگی ، ناتوانی برای انجام کارها به دلیل درد و اختلال در روابط بین فردی
· احتمالأ ناباروری

بررسی و یافته های تشخیصی
تاریخچه بهداشتی بیمار ، با توجه کافی به الگوی عادت ماهیانه بیمار ، به منظور تعیین علایم خاص بیماری ضروری است. معاینه دودستی لگن ، در بعضی اوقات ندول های ثابت و دردناکی لمس می شود و ممکن است حرکت رحم محدود شده باشد که نشاندهنده چسبندگی رحم است. لاپاراسکوپی تشخیص را تأیید می کند و به پزشک اجازه می دهد که شدت یا مرحله بیماری را تعیین کند.
تدابیر طبی
درمان به شدت نشانه ها ، میل به بارداری و وسعت بیماری وابسته است. در موارد آسیمپتوماتیک (فاقد نشانه) و در مواقع لازم از آزمایشات روتین استفاده می شود. سایر درمان ها عبارتند از : اقدامات تسکینی نظیر استفاده از داروهای مسکن ، ضدالتهاب های غیراستروئیدی و قرص های ضدبارداری ، هورمون مهارکننده ترشح گنادوتروپین (GnRH) و جراحی.
بارداری می تواند سبب تسکین نشانه ها گردد زیرا اوولاسیون و قاعدگی صورت نمی گیرد.
درمان دارویی
· روش های تسکینی (داروها مثل ضددردها و مهارکننده های پروستاگلاندین) به منظور کاهش درد.
· داروهای خوراکی ضدبارداری
· آندروژن های صناعی نظیر "دانازول" سبب آترفی اندومتر و آمنوره ی بعدی می شود. "دانازول" داروی گران قیمتی است که می تواند عوارض جانبی چون خستگی بیش از حد ، افسردگی ، افزایش وزن ، پوست چرب ، کوچک نمودن سینه ، آکنه خفیف ، گرگرفتگی و آتروفی واژینال را به همراه داشته باشد.
· استفاده از آگونیست های هورمون های آزاد کننده گونادوتروپین به کاهش تولید استروژن و آمنوره بعدی منجر می گردد. عوارض جانبی به کاهش سطوح استروژن (گرگرفتگی و خشکی واژینال) مرتبط است.
درمان جراحی
· لاپاراسکوپی به منظور سوزاندن بافت نابجای اندومتر و آزاد ساختن چسبندگی ها صورت می گیرد.
· از جراحی با کمک لیزر به منظور تبخیر مانون های اندومتریال یا سوزاندن و تخریب بافت های اندومتریال استفاده می شود.
· دیگر روش های جراحی عبارتنداز : لاپاراتومی ، آندووکواگولاسیون و الکتروکواگولاسین ، هیسترکتومی شکمی ، اُاُفورکتومی(برداشتن تخمدان) ، برداشتن دو طرفه ی لوله های رحمی و تخمدان و خارج کرده آپاندیس. هیسترکتومی ممکن است برای بعضی زنان مناسب باشد.
مداخلات پرستاری
· تاریخچه بهداشتی از بیمار گرفته و معاینات فیزیکی را با تمرکز بر تشخیص و تعیین زمان و طول مدت نشانه های خاصی که سبب ناراحتی های بیمار گردیدند و تمایل وی برای بارداری انجام دهید.
· روش های تشخیصی گوناگونی را که به تخفیف اضطراب کمک می نمایند برای بیمار توضیح دهید.
· از زوجی که تمایل به داشتن بچه دارند ، حمایت های عاطفی لازم را به عمل آورید.
· اثرات روحی و روانی این واقعیت را که در اندومتریوز بارداری که به آسانی میسر نیست بر روی زوج مورد نظر قرار دهید. درمورد استفاده از روش های دیگر بارداری نظیر باروری آزمایشگاهی (IVF) و یا قبول پذیرش فرزند خواندگی با زوج مربوطه صحبت کنید.
· بیمار را به درمان دیس منوره یا دیگر الگوهای غیر طبیعی خونریزی تشویق نمایید.
· جهت دریافت اطلاعات و حمایت بیشتر ، بیمار را به مراکز حمایتی ارجاع دهید.
مراقبت های بعد از هیسترکتومی
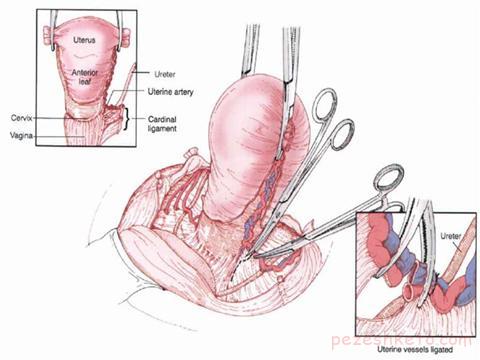
عمل هیسترکتومی کلا به سه روش انجام میگیرد
۱) روش باز : لاپاراتومی که در این روش جدار شکم بصورت طولی یا عرضی در حدود ۸-۱۰ سانتی متر برش داده میشود و رحم از طریق این برش خارج میگردد
۲) روش لاپاروسکوپی : در این روش ۳ یا ۴ عدد سوراخ کوچک ۵ تا ۱۰ میلیمتری برروی شکم ایجاد شده و با استفاده از دوربین ویدئویی و ابزارهای مناسب اینکار عمل جراحی بطریق بسته انجام و رحم نیز بصورت تکه تکه از طریق همین سوراخها یا از راه واژن خارج میگردد.
۳)روش واژینال : در زنانی که زایمانهای متعدد داشته و مقداری افتادگی رحم دارند و واژن انها نیزگشاد است میتوان رحم را کلا بدون برش جدار شکم و فقط از طریق واژینال خارج نمود
در هیسترکتومی بسته به علت انجام ان فقط خود رحم ویا یک یا هر دو تخمدان بهمراه ان خارج میشود
شایعترین علت هیسترکتومی وجود فیبروم های علامتداررحم می باشد
حتی در رحمهای بسیار بزرگ که تا یک کیلوگرم وزن دارند نیز میتوان عمل را بروش لاپاروسکوپی ( بسته )انجام داد .
خطرات هیسترکتومی
هیسترکتومی عملی ایمن است با این حال، از معدود خطرات همراه با سایر اعمال جراحی نیز برخوردار است و در موارد بسیار نادر عوارض شدید و حتی مرگ را به دنبال دارد.
عوارض احتمالی آن عبارتند از :
- مشکلات مربوط به بیهوشی
- ایجاد لخته در سیاهرگ ها (DVT ) که ممکن است کنده شده و به ریه ها بروند.
- عفونت
- خونریزی
- آسیب به اعضای داخلی (دستگاه ادراری ، مثانه ، روده ها ) و پوست
- از دست دادن عملکرد تخمدان
تغییرات پس از هیسترکتومی
اگر هیسترکتومی قبل از یائسگی انجام شود، بعد از عمل قاعدگی متوقف شده و بیمار دیگر نمیتواند باردار شود . در صورتی که تخمدان ها نیز در آورده شده باشند، ممکن است علائم زجر آور یائسگی نیز بروز کنند (مانند گر گرفتگی، تغییر خلق و خو، اختلالات خواب ،خشکی واژن ). حتی ممکن است این علائم نسبت به یائسگی نرمال شدیدتر هم باشند.
بعضی زنان اظهار کرده اند که بعد از این جراحی، میل جنسی شان کاهش یافته است ولی این مطلب بطور علمی هنوز ثابت نشده است، بر عکس در واقع اکثر زنان افزایش یا عدم تغییر میل جنسی را گزارش کرده اند.
مراقبت های بعد از عمل:
۱) مراقبت از محل زخم :
چه در روش باز یعنی لاپاراتومی و چه در روش بسته محل زخم باید حتما خشک نگهداشته شود تا از رشد میکروبها جلوگیری شود . پانسمان روی زخم بعد از ۲۴ تا ۴۸ساعت برداشته میشود و زخم باز و خشک نگهداشته میشود وجود پانسمان مرطوب از رسیدن هوا به زخم جلوگیری نموده و محیط را بعلت وجود گرما و رطوبت جهت رشدمیکروبها مساعد می سازد معمولا بخیه ها خودبهود جذب میشوند و اگر قابل جذبنباشند بعد از یک هفته میتوان انرا کشید ترشحات آبکی و خونالود در افراد چاق ممکن است از محل زخم وجود داشته باشد که معمولا با رعایت همین نکات بهبود می یابد
۲) مصرف آنتی بیوتیک : امروزه با تجویز انتی بیوتیک در اتاق عمل و قبل از شروع عمل میتوان از بروز عفونت پیشگیری نمود و حتی دیگر نیازی به تجویز انتی بیوتیک به بیمار نمی باشد ( مگر در موراد خاص)
۳) اگر شکم باز شده باشد تا شش هفته باید از فعالیت سنگین اجتناب شود در موراد لاپاروسکوپی هیچگونه استراحتی معمولا به بیمار داده نمیشود و بعد از چند روز تا یک هفته میتواند در محل کار خود حاضر شود
۴) استحمام از روز دوم بعد از عمل و بلافاصله بعد از برداشتن پانسمان بصورت روزانه انجام میگیرد و بهتر است بعد از حمام محل زخم با شسوار کاملا خشک شود
۵) داروهای مسکن ( بیشتر ژلوفن و مفنامیک اسید) شیاف مقعدی دیکلوفناک و همچنین داروهای لازم جهت بهبود نفخ و یبوست بیمار تجویز میگردد
۶) تا چهار تا شش هفته بعد از عمل باید از مقاربت جنسی اجتناب گردد
۷) در صورت برداشته شدن هر دو تخمدان بلافاصله چندروز بعد از عمل علائم یائسگی مانند گرگرفتگی و تعریق و.. مشاهده میشود که معمولا پیاده روی و مصرفکلسیم برای جلوگیری از پوکی استخوان توصیه میشود واز داروهای هورمونی مگر در صورت نیاز شدید استفاده نمیشود
۸) جواب پاتولوژی حتما باید به پزشک معالج نشان داده شود تا از عدم وجود بیماری بدخیم و ... اطمینان حاصل گردد
۹) بعد از هیسترکتومی احتمال ایجاد سرطان تخمدان بسیار کمتر از افراد دیگر که هیسترکتومی نشده اند میباشد و اگر دهانه رحم کاملا برداشته شده باشد فقطمعاینه سالانه جهت بررسی از عدم وجود سرطانهای خود واژن - ولو ( ناحیه تناسلی خارجی) و نیز تخمدان بعمل می اید
۱۰) خارج نمودن رحم اصولا نباید تاثیری در کیفیت زندگی و فعالیت جنسی زنان داشته باشد و در صورت هرگونه نگرانی و یا مشکلی حتما باید با پزشک معالج خودمشورت نماید
۱۱) بعد از عمل در صورت وجود هر کدام از علائم زیر بایدبه پزشک خود اطلاع دهید: تب - درد شکم - عدم دفع گاز و مدفوع - تهوع و استفراغ طول کشیده - خونریزی واژینال - طپش قلب و افت شدید فشار خون - اسهال -ترشحات بدبو از محل زخم یا واژن - بیرون زدگی توده (فتق) از محل عمل درد پهلو ها - وجود خون در ادرار - کاهش حجم ادرار وهرگونه درد شکم شدید ( گاهی اپاندیسیت در دوره بعد از عمل با درد ناشی از عمل اشتباه میشود )
نکات :
در موارد زیر باید بیمار بلافاصله با دکتر تماس بگیرد و یا به بیمارستان مراجعه کند :
- خونریزی شدید واژینال
- تب : دمای بالاتر از 38 درجه سانتی گراد یا بالاتر
- هر گونه بی اختیاری ادرار، نشت یا قطره قطره آمدن ادرار یا درد در موقع ادرار کردن
- درد شدید در واژن ، شکم ، ساق پا یا قفسه سینه
- ترشح از زخم، باز شدن زخم یا التهاب آن
- باد کردن شکم ، عدم توانایی در دفع گازهای روده ای
- تنگی نفس
گاز انتونوکس چیست؟
انتونوکس ترکیبی از گاز اکسیژن و اکسید نیتریت است که خاصیت ارام کردن درد را دارد.در تمام مراحل زایمان قابل استفاده است،اسان و ایمن است و سریعا اثر می کند و با قطع مصرف اثرات ان سریع از بین می رود.
30 ثانیه بعد از استنشاق گاز انتونوکس اثرات ان به صورت بی دردی ظاهر میشود و تا 2 دقیقه اثرش به حد اکثر می رسد و به خاطر وجود اکسیژن داخل ان ،اکسیژن کافی به شما و جنین شما می رسد.
روش استفاده از گاز انتونوکس:
1.ابتدا ماما روش استفاده از گاز را به شما توضیح میدهد و از عوارض بی خطر و گذرای ان شما را مطلع میکند.
2.باید بلا فاصله قبل از شروع درد و انقباض ماسک را بروی بینی و دهان قرار دهید.
3.تنفس داخل ماسک به صورت تنفس های عمیق و اهسته است.دم و بازدم داخل ماسک انجام شود(دریچه ی داخل ماسک فقط با تنفس های شما باز و بسته میشود.)
4.زمانی که درد به پایان رسید باید ماسک را از روی صورت خود برداشته و از هوای اتاق تنفس کنید .
5.بلافاصله قبل از شروع درد بعدی مجدد ماسک را برروی صورت قرار دهید.
6.در مرحله ی پایانی که نزدیک زایمان
است ماما از شما می خواهد که ماسک رااز روی صورت بردارید و زور بزنید و در صورت
استفاده صحیح درد شما به میزان زیادی کم می شود.
عوارض بی خطر گذرای انتونوکس:
سر گیجه،خواب الودگی،احساس سبکی سر،سستی،گزگز و مورمور شدن نوک انگشتان و دور لب ها ،خشکی دهان،تهوع
اپی زیاتومی چیست ؟

از جراحی های کوچک و شایع مامایی می باشد که انجام آن از اواخر دهه ی 1960میلادی مرسوم شده است و درطی آن به هنگام خروج سر نوزاد در مرحله ی دوم برش ناحیه ی فرج و پرینه ایجاد می شود .
هدف اصلی اپی زیاتومی :
ایجاد برش منظم جراحی است که ترمیم آن در مقایسه با پارگی ها ی خودبه خود پرینه بسیار آسان می باشد .
جلوگیری از کاهش تونسیته عضلات لگن
پیشگیری از افتادگی مثانه ،رکتوم و بی اختیاری ادراری
نکته :
امروزه از این روش تنها در موارد لزوم و نه به شکل روتین استفاده می گردد.
موارد انجام اپی زیاتومی :
-در صورت طولانی شدن مرحله ی دوم زایمان
-دیسترس جنینی
-زایمان زودرس
-نمایش ته
-جنین درشت
-زایمان واژینال با فورسپس یا وکیوم
-وضعیت های قرارگیری غیرطبیعی جنین
اپی زیاتومی به دو روش میانی و میانی طرفی انجام می شود.
مراقبت های بعد از ترمیم (قبل از ترخیص)
_شستشوی دست ها ,توضیح به بیمار و فراهم اوردن خلوت بیمار
_ارزیابی زخم از نظر ترشح خونی ,تورم ,تغییر رنگ (کبودی
_ارزیابی از نظر تجمع خون در زیر پوست در صورت بروز علائمی مانند :
درد شدید و احساس فشار در واژن ,رکتوم ,پرینه ویا بروز احتباس ادرار
_کاهش درد بیمار با قرار دادن کیسه آب یخ بر ناحیه اپی یا پارگی در خلال 24-12 ساعت اول و گرمای مرطوب بعد ازآن.
_کاربرد مسکن های موضعی به شکل کرم یا اسپری ویا مسکن های سیستمیک از جمله داروهای ضد التهاب غیراستروئیدی ویا استامینوفن در صورت تجویز ( در پارگی های وسیع یا اپی زیاتومی گسترده ممکن است مسکن های مخدر توسط پزشک تجویز شود).
_شستشوی پرینه
_آموزش های لازم به بیمار جهت انجام مراقبت های شخصی بعداز ترخیص
_ارزیابی
بیمار از نظر آموزش هایی که به او داده شده است.
مراقبت های بعد از ترخیص در منزل
تعویض مکرر لباس زیر
تعویض مکرر پدهای پرینه
شستشوی دست ها قبل از مراقبت از ناحیه اپی زیاتومی یا پارگی
شستشوی ناحیه پرینه به دنبال دفع ادرار یا مدفوع از جلو به عقب جهت اجتناب از آلودگی زخم، مجرای ادرار و واژن با مدفوع
خودداری از کاربرد تامپون یا دوش واژینال تا بهبود کامل ناحیه زخم
اجتناب از بروز یبوست و در نتیجه کشش ناحیه زخم،با مصرف میوه ، سبزیجات تازه و در صورت لزوم کاربرد نرم کننده های مدفوع ( ملین ها بیشتر در پارگی های درجه 3 و4 ممکن است تجویز شوند )
اجتناب از فشار به ناحیه اپی در هنگام نشستن (فشردن باسن ها به یکدیگر کمک کننده است )
خودداری از انجام مقاربت جنسی تا بهبود کامل ناحیه اپی ( معمولا 3-2 هفته بعداز زایمان )
کمک به ترمیم سریع تر ناحیه زخم با استفاده از لامپ حرارتی چندین بار در روز
کاهش درد با استفاده از گرمای مرطوب ( نشستن در وان آب گرم ) بعد از 24 ساعت اول به مدت 20 دقیقه چندین بار در روز، کاربرد مسکن های موضعی یا سیستمیک در صورت دستور (به طور معمول دردو ناراحتی همراه با اپی زیاتومی یا پارگی های پرینه 5-4 روز بعد از زایمان فروکش می نمایند)
زایمان طبیعی بدون درد با بی حسی اپیدورال

زایمان طبیعی بدون درد با بی حسی اپیدورال و وارد کردن داروی ضد درد از طریق لوله ای نازک به قسمت نخاع مادر انجام میشود. این نوع بی حسی، درد قسمت تحتانی بدن را از بین می برد.
بی حسی اپیدورال چیست؟
این نوع بی حسی، درد مداوم در قسمت تحتانی بدن فرد را سرکوب میکند و این امکان را به فرد میدهد که بدون بی هوشی درد خود را احساس نکند.
اگر خانم بارداری بخواهد
نوزاد خود را با بی حسی اپیدورال به دنیا بیاورد، داروهای ضد درد (با تشخیص متخصص
بیهوشی) از طریق لولهای به منطقهای خاص در ناحیه ستون فقرات او (نخاع) وارد میشود.
این داروها، پیامهای دردی
را که از نخاع به طرف مغز میروند، سرکوب میکنند. استفاده از این روش برای کاهش
درد در حین زایمان طبیعی در ایالات متحده بسیار رایج است. بنابراین بسیاری از زنان اقدام به زایمان طبیعی
با این روش میکنند. لازم به ذکر است که تزریق داروی ضد درد به ناحیه ستون فقرات
باید توسط متخصص بیهوشی انجام بگیرد.
متخصص
بیهوشی، پشت مادر باردار را مواد خاص ضدعفونی میکند و سپس سوزن توخالی را وارد
استخوانهای کوچک ستون فقرات میکند. هنگامی که سوزن در فضای اپیدورال قرار گرفت،
لولهای نازک را که کاتتر نام دارد در این فضا قرار میدهند و سوزن را بر میدارند.
سپس داروی ضد درد را از طریق
لوله نازک کاتتر وارد بدن مادر میکنند و چون اعصاب انتقال دهنده حس درد، سرکوب میشوند
درد فرد کاهش پیدا میکند.
بنابراین مادر با تحمل کمترین
درد حاصل از انقباضات رحمی و خروج نوزاد از رحم میتواند خاطره خوبی از زایمان
طبیعی داشته باشد.
انجام تنفس عمیق از طریق
بینی باید توسط مادر انجام بگیرد.
چه زمانی میتوان از اپی
دورال در طی زایمان طبیعی استفاده کرد؟
هر خانم بارداری میتواند در هر مرحله از مراحل زایمان خود درخواست بی حسی اپی دورال داشته باشد.
اکثر زنان باردار هنگامی طلب
دریافت این بی حسی را دارند که درد زایمان شدیدشده است و دهانه رحم معمولا
بین 5 تا 6 سانتی متر باز شده است.
لوله وارد شده برای تزریق بی
حسی اپی دورال میتواند تا آخر زایمان و خروج جفت در بدن مادر باقی بماند و حتی میتواند
درد ناشی از بخیه ها را تسکین دهد.
مزایای استفاده از بی حسی اپیدورال:
- کاهش درد در حین زایمان طبیعی که هدف اصلی این روش میباشد.
- مادر
در حین زایمان هوشیار است و میتواند انقباضات رحم خود
را بدون درد زایمان حس کند و لحظه به دنیا آمدن نوزاد خود را به خوبی درک کند.
معایب استفاده از روش
اپیدورال:
-
ممکن است حس خارش در فرد
ایجادشود
که معمولا شدید نمیباشد.
- ممکن
است فرد احساس لرزش داشته باشد.
- احتمال
بروز تب در فرد وجود دارد.
- ممکن است پاهای فرد احساس
ضعف و یا سنگینی پیدا کند و نیاز به ماندن در رختخواب باشد.
- فرد باید هر چند وقت یکبار
وضعیت خودرا
بر روی تخت تغییر دهد تا مناطقی که دچار بی حسی شدهاند، زخم نشوند.
- ممکن است بر توانایی فرد
برای دستشویی رفتن تأثیر بگذارد و فرد مجبوربه
استفاده از سوند برای تخلیه مثانه خود شود.
- مرحلهای که نوزاد باید با
فشاری که مادرمیآورد
خارج شود و اصطلاحاً به دنیابیاید،
در این روش زیاد طول میکشد، زیرامادر
احساس درد نمیکند و عجلهای برای
فشار ندارد. در این حالت پزشک باید مادر
را تشویق کند که با فشار نوزاد را به دنیا
آورد.
